


専門医インタビュー

千葉県
プロフィールを見る
人工股関節置換術では、人工股関節が自分の骨にどのように固定されていくのかご存じですか。
脚の長さはどのように改善されるのでしょう。
これまで数々の人工股関節置換術に携わってこられた、
松戸上本郷整形外科 飯田 哲 先生に伺いました。

「一次性」は、直接引き金となるような、はっきりとした原因がない変形性股関節症のことをいいます。関節の形態に異常が無いにも関わらず、軟骨そのものが摩耗する、つまり関節を守るためのクッションがすり減ってしまうのです。50歳代、60歳代になって発症しますので、老化のひとつと考えていいでしょう。欧米では、こちらの一次性変形性股関節症が多く見られます。男性に多いのも特徴です。プロゴルファーのジャック・ニクラウス氏に関しては、実際にレントゲン写真も見ましたが、明らかに一次性でした。そのほかにも、お父さんのほうのブッシュ元大統領、テニスのジミー・コナーズ氏、やはりプロゴルファーのトム・ワトソン氏も一次性変形性股関節症だったようです。
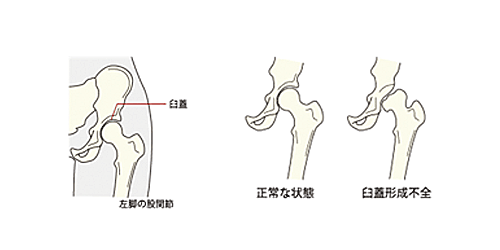
一方、「二次性」は、もともと先天性股関節脱臼に起因する臼蓋形成不全(きゅうがいけいせいふぜん)や外傷があって、それに続いて生じる変形性股関節症です。「臼蓋」は骨盤側にあるカップのような窪みのことで、そこに大腿骨の丸い骨頭が収まっているのですが、臼蓋形成不全とは、このカップの窪みが十分でない浅い状態をいいます。大腿骨の骨頭の丸さが十分でない股関節形成不全の場合も収まりが安定せず、いずれも脱臼しやすくなります。先天性股関節脱臼自体は、欧米よりモンゴル系の人に多く見られるようです。
日本では臼蓋形成不全に続く二次性の股関節症が多く、変形性股関節症のほぼ8割を占めているとされます。女性に多く見られ、30歳代から疼痛などの症状が現れ始め、加齢とともに悪化します。早い人では、高校生くらいのときに違和感を覚えるというケースもあります。若くして痛みが取れない場合は、臼蓋を丸く切ってずらす「骨切り術」という方法をとったり、臼蓋の言わば「屋根」が少ない部分をちょっと足したりします。軟骨が残っていて、骨の変形が少ないときは、このように自分の骨を利用した手術でよくなる場合があります。しかし、変形が進んで、軟骨もすごく傷んでしまうと、自分の骨の手術では治しきれず、人工関節に置き換えることになります。

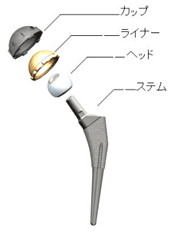
変形性股関節症が進行すると、痛みが強くなり、関節の可動域、つまり動かせる範囲が小さくなり、筋肉の萎縮がはっきりと現れます。歩くのが難しくなり、日常生活や社会生活にも支障をきたします。人工関節置換術は、軟骨のすり減りや骨の変形、欠損が大きくなった場合に、臼蓋および、大腿骨側の両方をインプラント(人工物)に置き換える手術です。関節の動きがよくなり、痛みも軽減され体重をしっかり支えられるようになります。
昔は臼蓋を残して大腿骨側だけを置き換える手術がありましたが、変形性股関節症の場合、今は行いません。両方とも人工物に置き換えます。
それまでできていた家事や仕事が痛みでできなくなると、手術に踏み切る人が多いですね。
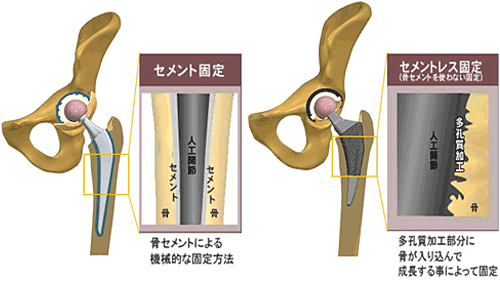
骨セメントを使う方法(セメント)と、使わない方法(セメントレス)の2種類があります。人工股関節置換術は世界的に約50年の歴史があり、より長期のデータが明らかになっているのは、セメントを使用する方法です。
大腿骨の中心部は空洞になっていて、そこにある骨髄には、血液や脂肪が含まれているのですが、それを生理食塩水できれいに洗い流します。そこにセメントを流し込み、人工関節(インプラント)の「ステム」部分を入れて固定します。骨盤側に臼蓋の代わりとなるカップを埋め込む際もセメントを用います。
セメントを用いる方法は、インプラントの初期固定性がよく、長期結果も良好です。しかし、数年前に骨セメントを用いた手術中に患者の血圧が低下し、厚生労働省より注意喚起がなされたことがあり、またセメントを使い慣れていない施設にとっては、使いにくいという実情もあります。セメントの使用に際しては、骨髄から血液や脂肪をきれいに洗って取り除き、さらに丁寧に拭き取って乾燥させるなど細心の注意が必要となります。セメントが固まるわずか数分の間のちょうど良いタイミングをみてインプラントを設置するにも「慣れ」が必要です。固まり具合は温度や湿度によって左右されるものですから、術者だけでなく麻酔科医、看護師など、チーム全体の経験値も大事です。
人工関節の経年劣化や、まれにですが感染症によって再手術が必要となる場合もあるのですが、再手術の際、インプラントを抜くときには、セメントで固定した、表面がツルツルしたタイプの方が簡単に抜けますし、患者さんの負担も小さい。術中の血圧低下についても、麻酔科医が常駐している施設であれば、このような事例は極端に少ないので安心していただきたいと思います。
一方、セメントレスは、表面にザラザラとした気孔があり、骨がその気孔の中へ新生することで骨とインプラントが固定される仕組みです。しっかりと固定されるまでには数カ月ほどはかかりますが、手術の時間が短くてすみ、患者さんへの負担が少ないという点は、メリットのひとつです。セメントレスは、骨髄の血液や脂肪を取り除いたら、そのままインプラントを埋め込んでいきます。その際、インプラントを骨に強く打ち込む必要がありますので、まれに術中に骨折を起こす場合があり、骨粗しょう症など骨の状態がよくない場合には注意が必要です。
このようにセメント、セメントレス、どちらも一長一短があります。ちなみに私はセメントを使うことが多いですが、患者さんの骨の状態、年齢などを考慮して判断しています。患者さんは遠慮なく医師に質問して、納得した上で手術に臨んでいただきたいと思っています。

臼蓋が変形や欠損をしていたり、最初から高い位置にあったりする場合、また大腿骨頭や頚部の変形などによって、左右の脚の長さが異なる場合があります。4〜5㎝違う人もいます。しかし手術の際に人工臼蓋を正常な位置に戻し、大腿骨のインプラントの位置を調整することで、適切な脚の長さにすることが可能です。人工関節を長持ちさせて、安定した動きのよい関節にするためには、適切な位置に人工関節を設置することが重要と言えます。 二次性変形性股関節症の場合は、術前の変形のために脚が短くなっていることが多く、一般的には、術後はある程度、脚が長くなります。術前に撮ったレントゲン、CT、MRIなどの画像によって計画を立てます。
両方の変形が強く、まず片方の手術を行う場合は、手術したほうの脚が一時的に長くなりますが、後日反対側の手術をすることで、左右の脚の長さが揃います。揃うまでの間は、1〜2㎝の誤差であれば、靴の中敷などで調整できます。それがいやで、両側同時に手術する患者さんもいます。
また、人工臼蓋を正常な位置に移動させる際に骨盤と人工臼蓋の間にすき間ができる場合があります。そのときは、切除した大腿骨頭などを移植してすき間を埋めることもあります。

術後の合併症としては主に、
①脱臼 ②深部静脈血栓症 ③感染 の3つがあります。
「脱臼」は、新しい関節が安定化する術後3カ月程度までは、脚の動かし方に注意が必要です。膝を抱える体育座りや正座でのお辞儀は控えてください。3カ月以降は、行動制限がほとんどなくなりますので、体が柔らかい方は、正座やしゃがみ動作が可能となります。最近では、自然にできる動作は、患者さんに許可する病院が増えてきています。筋トレで鍛える必要はありませんが、医師の指示をよく守ってください。
「深部静脈血栓症」は、いわゆるエコノミー症候群と同じです。術後に脚をよく動かすことが予防として重要です。手術をした夜は脚をもむマッサージ器をつけますが、とにかく早く、足の裏を地面につけて歩く。こうすると土ふまずに溜まった血液が戻って血栓ができにくくなります。血栓ができやすい体質の方には、血液をサラサラにする薬を術後の一定期間服用していただきます。
「感染」は、手術中の感染予防が重要ですが、全身の感染症やガンの治療にともなって、術後ずいぶんと時間が経過してから感染が生じるケースも報告されています。なかには10年後という場合もあります。
患者さん自身にできる感染予防としては、内科的な病気を少なくして、全身的に健康な、抵抗力の強い状態を維持していただくことが重要と思います。
人工股関節置換術は50年の歴史があり、治療方法が確立した手術となっています。 いくつかの合併症のリスクがありますが、経験豊富な病院ならば、安心して手術を受けていただいてよいと思います。痛みが強く、股関節機能が著しく悪化された方にとっては、仕事や家事、旅行など、いままでできなかったことが痛みなく快適に行うことができるようになる画期的な手術といえます。
手術によって、足に筋肉がついてくる方もいます。さすがにサッカーのようなボディコンタクトの強いスポーツはお勧めできませんが、それほど激しくなければ運動もできます。 幸いこの手術は、命にかかわる病気の治療ではありません。よりよく暮らすためのものであり、これまで多くの患者さんに喜んでいただいています。
術前に、主治医とよく相談し、入院・手術を乗り越えて、ぜひ前向きで、理想とする生活を取り戻していただきたいと思います。

ページの先頭へもどる
PageTop