


専門医インタビュー
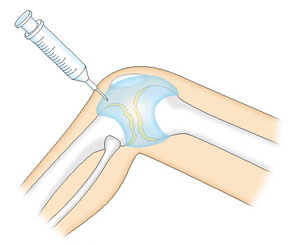
ヒアルロン酸注射
まずは保存的治療といって手術以外の方法で改善を目指します。代表的な方法はお薬やリハビリ、ヒアルロン酸注射などです。これらの治療は、先ほどお伝えした日常生活で気を付けることとあわせて実践することで症状が改善する方も多くいらっしゃいます。
保存的治療に取り組んだものの症状が改善せず、痛みや腫れで日常生活に支障が出ている場合は、手術が適応となります。手術には変形の程度や患者さんの年齢、ライフスタイルなどによりいくつか種類があります。関節鏡を使った関節鏡視下手術(かんせつきょうしかしゅじゅつ)や年齢が比較的若い方に実施される高位脛骨骨切り術(こういけいこつこつきりじゅつ)がありますが、高齢の方で変形が強い場合、一般的に行われているのが人工膝関節置換術(じんこうひざかんせつちかじゅつ)です。
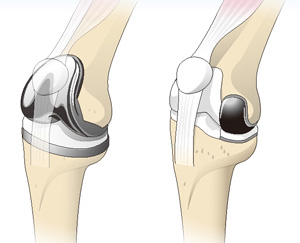
全置換術(左)と部分置換術(右)
変形性膝関節症で関節の外側、内側、膝蓋骨(しつがいこつ=膝のお皿の部分)が傷んでいる場合や動かせる範囲(可動域)に制限がある方、O脚もしくはX脚が強い方は全置換術(ぜんちかじゅつ)という方法があります。関節の傷んでいる部分を切除して金属などでできた人工関節に置き換える手術です。骨の削りかたによってO脚など脚のバランスも調整していきます。変形性膝関節症で傷んでいる部分が片側に限定されていて、可動域制限が軽く、O脚もしくはX脚が強くない方には部分置換術(ぶぶんちかんじゅつ)という方法があります。一般的に内側が傷むことが多いので、内側への部分置換術が多く実施されています。部分置換術は人工関節のサイズが全置換術よりも小さいです。そのため傷口や切除する筋肉の量も小さく、片側の関節や靭帯を残せるという意味で全置換術と比べてより患者さんへの負担が少ない手術となります。ただし、全置換術と部分置換術にはそれぞれ適応がありメリット・デメリットが存在します。ご自身の状態に対してどの治療法が適切なのか、慎重に検討を進めることが大切です。
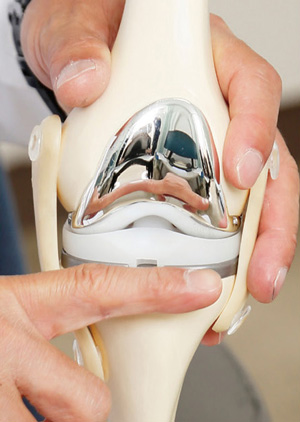
人工膝関節の一例

ポータブルナビゲーション
システム
身体への負担を軽減した手術が普及しつつあります。まず、術前計画では関節内でどのくらい骨を削って、どのような位置にどのような角度で人工関節を設置するのかを決めますが、以前はレントゲン写真の上に紙を重ねて手術内容を作図するといったアナログな方法で行われていました。現在では、CTスキャンをもとに3Dテンプレートを作成できるシステムが発展し、患者さん一人ひとりにあわせてより立体的に計画をすることができます。次に、手術方法の開発や改良によって、傷口が小さく切除する筋肉の量も少なくなりました。ポータブルナビゲーションシステムなど手術を支援するシステムも取り入れられるようになっていて、以前と比べて手術時間も短くなっています。
最後に、人工関節の進歩です。手術後の人工関節の摩耗や緩みというのは、人工関節の耐久性に影響します。それらの不具合を起こりにくくするため素材やデザインを改良したものが出てきています。それにともない、手術後の耐用年数は以前と比べて大きく上がりました。これらの技術が組み合わさることで、適切な位置への人工関節の設置と手術による身体への負担軽減を目指すことができ、生活の質の向上につながると感じています。

怖いと感じるのは、やはり痛みへのイメージが強いのかもしれません。手術中や手術後はずっと痛いのでは?と心配の方もいらっしゃるかもしれませんが、手術の痛みをコントロールするための技術も近年大きく進歩しました。手術中は全身麻酔を行いますので痛みは感じませんが手術後の麻酔が切れたタイミングで痛みが出ないために神経ブロックという方法があります。これは手術中に行われる方法で、手術後痛みを感じる原因となる神経の部分に局所麻酔剤を注入します。またカクテル注射といって、麻酔薬や消炎鎮痛剤など複数の薬剤を混ぜたものを関節周囲に注射することで痛みをおさえる方法を併用することもあります。
以前は手術をして数日間はベッドや車いすで生活するといった方法もとられていましたが、現在ではこれらの技術により痛みをおさえた状態で早期にリハビリを開始することが可能となっています。医療は日々進歩しています。現在ではどのような方法で行われているのか、疑問点や不安に感じていることなど医師に聞いてみることが大切だと思います。

弾性ストッキング
手術を受けるにあたり合併症のリスクがあるので事前に確認しておきましょう。代表的な合併症として感染症と血栓症があります。感染症については手術をした傷口から細菌が入って患部が感染するケース、手術後に肺炎や歯周病などの影響で細菌が血液を介して人工関節に付着し感染するケースがあります。糖尿病をお持ちの方は特に感染のリスクが高いといわれていますから、手術前に健康状態を評価して必要であれば血糖値をコントロールする治療を先に行うことが大切です。手術後も状態に応じて予防薬の投与を行います。血栓症は手術後にじっとしていることで血液内に血の塊ができ、それが移動して肺に到達すると大変危険です。その対策として、手術後は早期にリハビリを行うことで血栓ができないよう気を付け、すぐに動くのがむずかしい方は弾性ストッキングやフットポンプを使い予防します。またリスクが高い方には血栓予防のために投薬を行います。

ページの先頭へもどる
PageTop