


専門医インタビュー

千葉県
プロフィールを見る
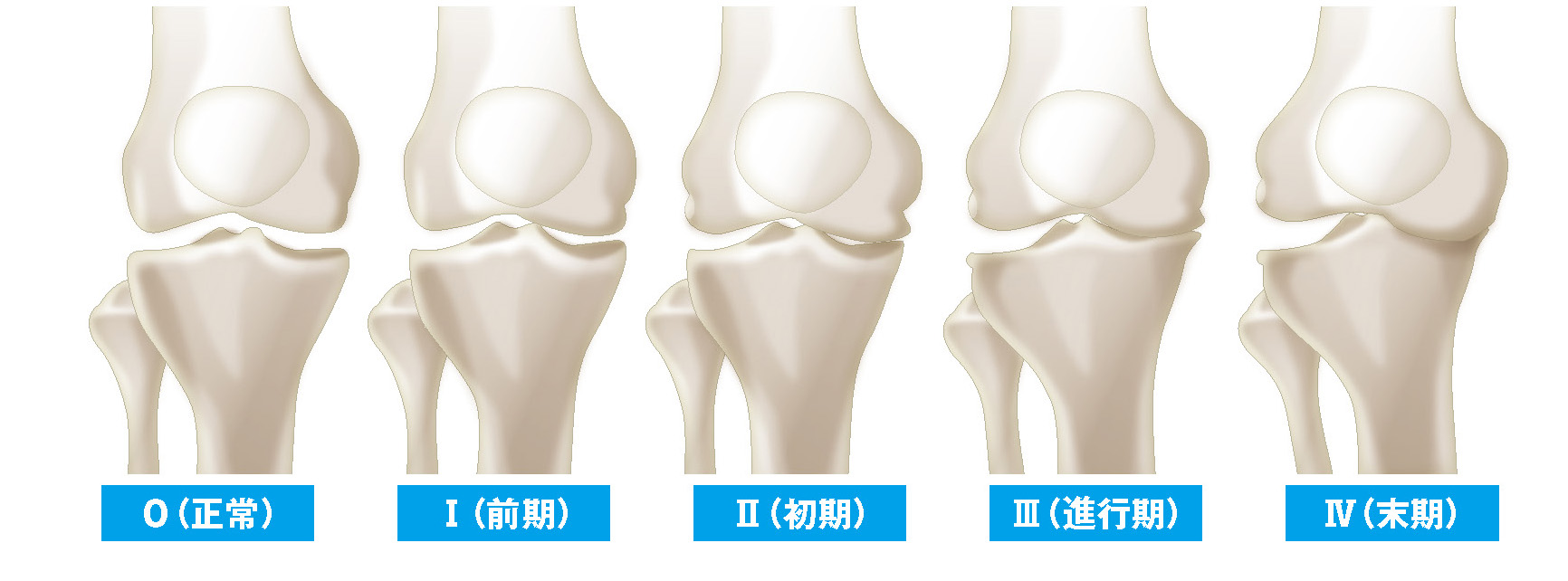
Kellgren & Lawrence 分類
変形性膝関節症の進行度合いは、レントゲン写真で確認する変形度合いによってグレードⅠ~Ⅳに分類されます(Kellgren & Lawrence 分類)。膝関節の変形が比較的軽度で、年齢が50歳前後くらいまでの人の場合、高位脛骨骨切り術という手術療法を提案することがあります。これは、骨の一部を切って脚全体のバランスを整える手術で、O脚の改善により変形性膝関節症の進行予防を目的として行うことが多いです。
あるいは、変形がグレードⅢ程度、軟骨のすり減りが膝関節の内側に限定して起きている、さらに、靭帯や外側半月板に問題が無いなどの条件を満たす場合、人工膝関節置換術の中でも片側の傷んでいる部分だけ人工物に置換する片側置換術が適応となることがあります。一方、軟骨のすり減りが内側にも外側にも起きていたり、前十字靭帯が傷んでいたりする場合は、膝関節全体をそっくり人工物に置換する全置換術が適応です。
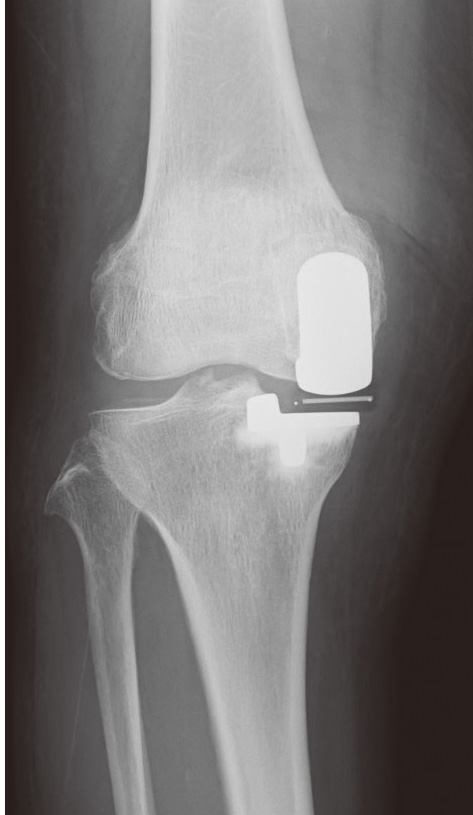
片側置換術後の
レントゲン
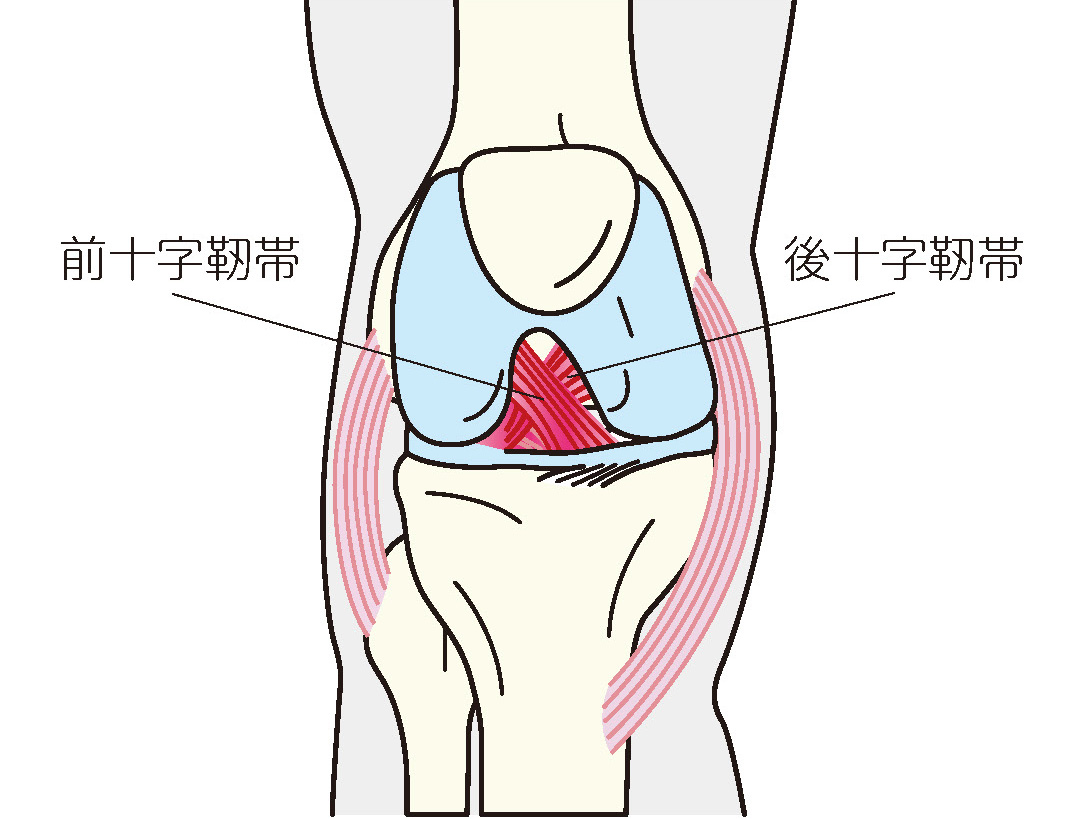
人工膝関節置換術の場合、術後の患者さんの満足度に影響するのが、十字靭帯を始めとする軟部組織の機能だと思います。例えば、前十字靭帯は脛骨(すねの骨)が前にせり出すのを押さえる手綱のような役割をし、後十字靭帯は脛骨を保持する紐のような役割をします。片側置換術では、いずれの十字靭帯も温存できるので、手術後、全置換術に比べて膝の違和感が少なく、自然な動きが期待できます。
それに対して全置換術では、十字靭帯を両方とも切離するタイプと前十字靭帯だけ切離して、後十字靭帯は残すタイプの手術法があります。例えば、すでに膝が90度以上曲がらなくなってしまっているようだと後十字靭帯も傷んでいることが多いので、その場合は、十字靭帯を両方とも切離するタイプが適応となります。一方で、後十字靭帯を残すタイプの場合は、手術の際に靭帯バランスが緩くなりすぎないようにします。それは、仕事をしたいとか、ハイキングに行きたいとか、ある程度の活動量を望まれる場合、残せるのであれば後十字靭帯が機能しているほうが、患者さんにとってメリットがあると考えられるからです。また変形性膝関節症によっては靭帯や外側半月板が損傷するケースもありますので、膝全体の状態を考慮した手術法の選択が大切です。
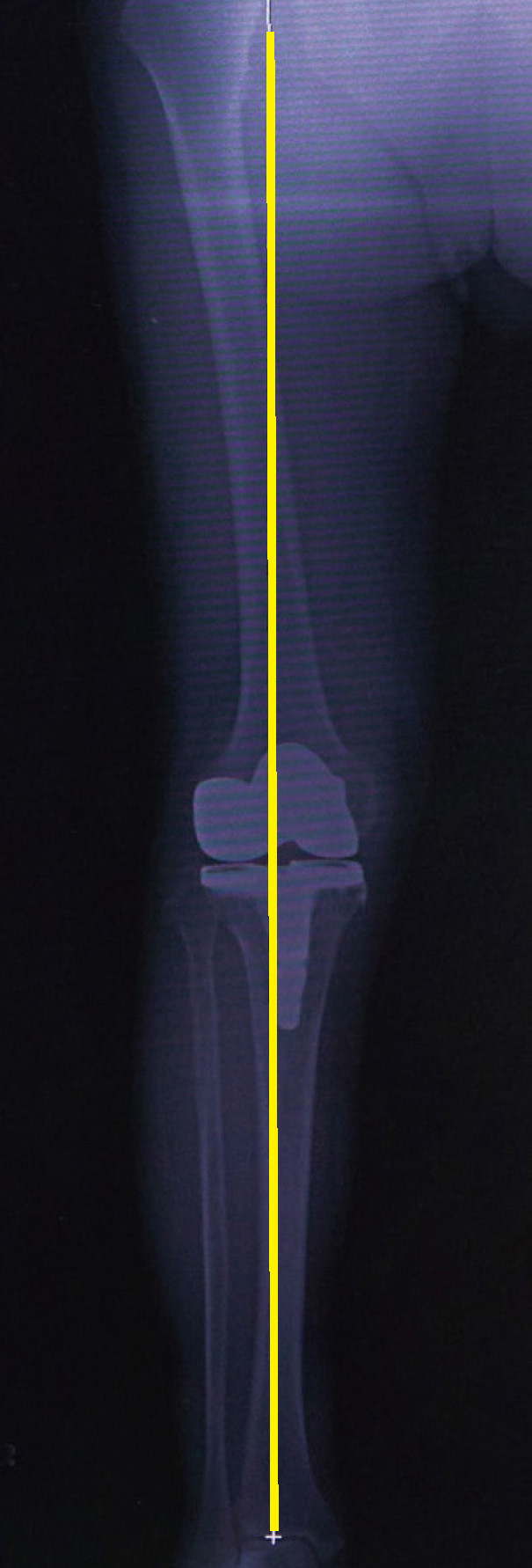
人工膝関節全置換術後の
レントゲン
(体重がかかる軸が膝の
真ん中を通っています)

人工膝関節の一例
どのタイプの手術が受けられるのかは、医師や患者さんの考えによっても違ってきますが、本来、膝というのは複雑な動きをする関節です。人工膝関節の手術では、前十字靭帯を切離する全置換術であっても、後十字靭帯や内側の靭帯を温存し、靭帯バランスを整えることによって、安定しやすく、自然な動きをする膝を目指せると思います。ですから、スポーツや旅行など、より活動的な生活を望むのであれば、軟骨のすり減りが片側だけで、十字靭帯などの軟部組織が健康なうちに手術を決めると、片側置換術も選択肢に入ってくるわけです。
ただし、片側置換術にはリスクもあります。例えば、O脚が高度な人だと、中には、将来、全置換術への再手術が必要になることもあります。長いスパンで捉えて、そのような懸念がある場合は、最初から全置換術にしたほうが患者さんにとってメリットが多い場合もあります。
膝が60度くらいに曲がったまま伸びなくなってしまった人に、前後の十字靭帯を切離するタイプの全置換術を行ったところ、膝が真っ直ぐ伸びるようになり、杖なしで歩行も階段昇降もでき、買い物や旅行にも出かけられるようになったというケースがあります。「何をしたいのか」ということを自分自身で明確にし、医師から提案された治療内容についてメリット・デメリットを含めて、しっかり説明を受けた上で決めることが大切だと思います。

ページの先頭へもどる
PageTop