


専門医インタビュー

大阪府
プロフィールを見る

人工膝関節は動かさないとその機能を果たしません。特に術後3か月の間にしっかりと動かしておかないと、固まって動かしにくくなることもあるので、術後早期からのリハビリが非常に重要です。また、痛みがあるとリハビリがスムーズに進まないので、手術後も、消炎鎮痛剤やステロイド剤など数種類の薬物を混ぜたものを関節周囲に注射し、術後の疼痛を抑えるようにします。部分置換術の場合は、回復が早く術後のリハビリも順調に進むことが多いので、退院後は自宅でリハビリを継続するケースもあります。しかし、全置換術の場合は、膝の曲げ伸ばしの訓練に時間がかかることもあり、退院後も通院しながらリハビリを続けてもらうこともあります。いずれにしても、3か月程度が過ぎれば人工膝関節が体になじみ、痛みも引いていきます。

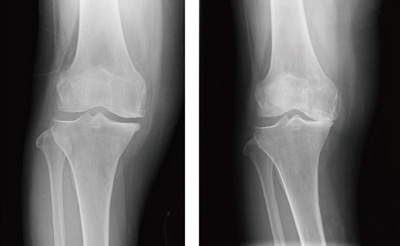
人工膝関節(部分置換)の一例
全置換で約20年、部分置換で約15年といわれています。ただしこれは、それぞれ20年以上前、15年以上前に手術を行った人工膝関節のデータですから、軟骨部分のポリエチレンが摩耗しにくくなったなど、人工膝関節の材質などが大きく進化している現在では、より長い耐用年数が期待できると思います。
人工膝関節と上手に付き合っていくためには、緩みや摩耗の定期的なチェックが欠かせません。何か不具合が生じても、早めに気づくことができれば侵襲の少ない処置で済む可能性があります。早期に不具合を見つけて適切な処置を受けるためにも、1年に1回は必ず定期検診を受けるようにしましょう。
「友人と旅行に出かけた」「スポーツを楽しんでいる」という喜びの声がたくさん寄せられています。動きすぎると人工の軟骨が早くすり減るんじゃないかと心配する人もいるようですが、動くと筋力がつき、その筋力が膝関節を支えて安定させるので、むしろ軟骨のすり減りは少なくなります。膝への衝撃が強いジョギングなどはお勧めできませんが、スキーやゴルフ、ダブルスのテニスなどは可能です。人工膝関節の手術を受けて自由に歩けるようになった患者さんの姿を見ることが、手術をする整形外科医にとっても大きな喜びです。

まずは、自分の膝の痛みの原因を正しく診断してもらうことが重要です。「レントゲン画像では軟骨の減少は見られない」と診断されたのに膝の痛みが続く場合は、正しく撮影されていない可能性もあります。寝た姿勢でのレントゲン撮影では、膝に体重がかかっていないために骨と骨との間にすき間ができ、軟骨があるように見えることもあります。診断の精度を高めるためには、立った状態、さらには膝を少し曲げて負荷をかけた状態で撮影する必要があります。その結果、かなり摩耗と変形が進んでいたというケースも少なくありません。正確な診断と適切な指導を受けるためにも、膝の専門医を受診することが大切です。日本人の平均寿命は年々延びていますが、肝心なのは介護などを受けずに自立した生活が送れる健康寿命を延ばすことです。そのためには最後まで自分の脚で歩くことが重要です。痛みは「ここを治して」という体からの警告です。いたずらに我慢せず、しっかり治療と向き合ってほしいですね。

ページの先頭へもどる
PageTop