


専門医インタビュー

静岡県
プロフィールを見る
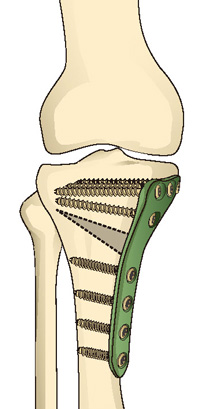
骨切り術
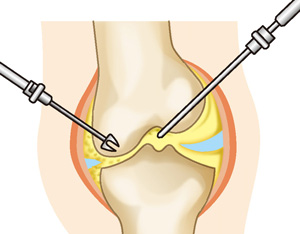
関節鏡視下手術
手術には、すり切れた半月板やささくれだった軟骨などを取り除いたり、増殖した滑膜を除去したりする関節鏡視下手術や、骨を切って向きをかえることで痛みを軽減する骨(こつ)切り術、痛みの原因となっている部分を取り除き人工関節に置き換える人工関節置換術があります。しかしレントゲン画像の状況によって手術方法が決まっているのではなく、まずは痛みの原因が何かを特定することが重要です。痛みの原因を特定したうえで、患者さんの状態や望まれる趣味や生活を考慮し、その方、その方に適した手術方法を提案していくことが大切です。
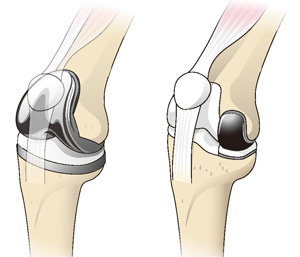
全置換術と部分置換術
以前はできるだけ皮膚を切る長さを短くするという方法で行われることもありました。しかし、皮切を小さくすると、視野が狭くなり肝心な人工関節の設置に影響を与える場合があります。人工膝関節置換術で重要なのは、人工関節を正しい位置に正しく設置することです。必要以上に皮膚を切る必要はありませんが、膝関節への進入方法を工夫したり、筋肉をできるだけ切らない低侵襲な方法で手術ができれば、人工関節を正しい位置に設置できるだけでなく術後の痛みの軽減にもつながっています。膝の人工関節には全体を人工関節に変える全置換術と一部だけを変える部分置換術があります。人工膝関節置換術の中で現在でも最も行われている全置換術は長い歴史があり、安定した成績が残せている手術方法です。しかし、十字靭帯などの状態が良く、部分的にしか悪くなっていない場合、部分置換で手術できれば、全置換術と比べ人工関節が入る量が少なく、また前・後十字靭帯が温存できるので、膝が曲がりやすく術後の違和感が少ない手術が行えるのです。膝関節へのアプローチ方法だけでなく、どのような手術方法で行えば患者さんの身体にやさしい手術なのかを考え実践することが理想的な低侵襲手術だと思いますし、患者さんの満足度にもつながるのではないかと思います。
その方の状態や年齢、体格などによっても変わってくるかと思いますが、代表的な合併症には、人工関節に細菌が侵入し発症する感染と深部静脈に血のかたまり(血栓)ができる深部静脈血栓症があります。感染を予防するために、クリーンルームと呼ばれる特別な手術室で手術を行い、また使用する医療機器に細菌が付着しないよう事前にしっかり滅菌を行います。手術を受ける前に水虫など感染の原因となる病気があれば治療していただき、糖尿病の方は感染リスクが高くなるので、血糖値をコントロールした上で手術を受けるようにしてください。日常生活に戻られてからも感染することがあります。ご自身の皮膚に付いている表在菌などが感染の原因になる場合があるので、身体を清潔に保ち、病気やケガがあれば放置せず治療するようにしてください。血栓症を予防するためには、術後に血が固まらないよう抗凝固薬やフットポンプを使用するとともに、術後早期に動くことが血栓症予防につながりますので、術後早期に離床していただきリハビリを開始します。

ページの先頭へもどる
PageTop