


専門医インタビュー

神奈川県
プロフィールを見る

神奈川県
プロフィールを見る
人工膝関節置換術は、変形して傷んだ膝関節を人工のものに取り換えて、今までのようにスムーズに動けるようにする手術です。日本全国で8万件も行われており、今やポピュラーな治療法になっています。人工関節にすれば何より痛みが取れるし、O脚が真っ直ぐになり歩きやすくなります。ただし生命に関わる手術ではありませんので、患者さん本人の希望を優先して行います。あくまでも本人がどれほど困っているかが、手術をするかどうかの決め手です。心臓などに大きな持病がある人は内科医と協力して全身の健康状態を確認して、状態が安定している時に手術を行うことになります。しかし、高血圧や糖尿病があっても、本人が望むのにもかかわらず人工膝関節置換術が受けられない人はほとんどいません。
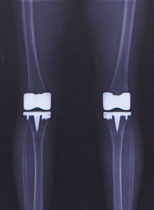
術後のX線(両膝)。脚が
真っ直ぐになっています
本人と家族の要望に基づいて手術が決まったら、1か月ほど前から外来で全身の健康状態を調べます。手術日の前日か2日前に入院し理学療法士が中心になって、どんな動き方をしているか・歩行能力はどの程度か・筋肉や骨の状態はどうかなど、術前の筋力の状態をチェックします。合わせて、一人暮らしか大家族か、階段の使用は多いかなど、日常生活に戻ったときにスムーズに動きやすいように、予め患者さん一人ひとりの住環境や退院後の受け入れ体制などを把握しておきます。術後のリハビリテーションは、これら事前のチェック内容に基づいて指導を行います。人工膝関節置換術の手術時間は概ね1時間程度、手術は全身麻酔と腰部硬膜外麻酔を用いて行います。入院期間はケースバイケースですが、だいたい3週間で退院します。

人工膝関節置換術での出血量はトータルで200cc~300cc程度です。手術直前に止血剤を点滴の中に入れて手術時の出血を抑えています。さらに術中に血止めを行う際、圧を徐々に下げながら止血する方法を採ることで、術中での出血量は50ccくらいですむようになりました。その他、止血剤を関節内に注入しドレーン(血液を排出するための管)で調節するなどの様々な止血対策を行うことで、当院では輸血が必要になった患者さんはほとんどいません。出血量を減らすためには麻酔科の医師との連携も大切です。手術に入る前に患者さんの血圧をある程度下げておいてもらうことで、出血が少なくて済みます。また、手術時間はできるだけ短い方がいいでしょう。関節の状態が悪化してからだと、どうしても複雑な手術になってしまい、通常以上の時間が必要になってしまいます。手術時間が長くなると感染症の起こる確率も高まるため、手術を行うタイミングはあまり先延ばしにしない方がいいと考えています。

術前に筋力がどのくらい残っているかが術後の回復度に大きく関係します。術前の筋力が落ちていれば、術後の機能回復にも時間がかかるでしょう。歳をとれば誰でも運動機能は下がっていきますので、変形性膝関節症と診断されて膝の痛みが強かった人はそこからさらに機能が落ちてしまいます。保存療法にこだわるのもいいですが、あまり我慢しすぎると全身の運動機能が落ちてしまいます。運動機能が落ち過ぎてからだと手術を受けても肝心の筋力が思うように上がらず、人工関節を使いこなせるようになるまでに相当なリハビリが必要になることもあります。手術を決めるタイミングの見極めは難しいと思いますが、人工膝関節置換術の目的は要介護状態や寝たきりになるのを防ぎ、最期まで自分の脚で歩くことができるようにすることだと考えています。医師からみて良い時期に手術を勧めることはできますが、やはり患者さん一人ひとりが「自分の残りの人生をどう生きたいか」についてじっくり考えてほしい、これが手術決定の重要な要因だと思います。

ページの先頭へもどる
PageTop