


専門医インタビュー

神奈川県
プロフィールを見る

ナビゲーションシステム
手術治療は、大きく分けて骨切り術と人工膝関節置換術があります。骨切り術は、主にO脚で膝関節の内側にだけ変形が見られる中等度の変形性膝関節症で、靭帯がある程度しっかりしていて、膝が15度以上伸びることなどの条件があります。骨切り術のメリットとしては、患者さん自身の膝関節を温存できることに加えて、術後は良好な膝の可動域(曲げ伸ばし)が期待できます。
一方、痛んでいる膝関節の表面を切除し、金属やポリエチレンでできている人工膝関節に置き換えるのが人工膝関節置換術です。人工膝関節置換術は、痛みの改善効果が高く、術後、早期から積極的なリハビリが可能なことが大きなメリットだと思います。
近年、人工関節の性能が上がって20年以上は持つといわれ、さらに、手術自体も、ナビゲーションシステムなどのサポートツールが開発され、術前計画どおりに、個々の患者さんに適切な角度・位置で人工関節設置できるようになっています。人工関節がより正確に入っていると、それだけ耐久性も上がり、膝の機能としての満足度も上がります。
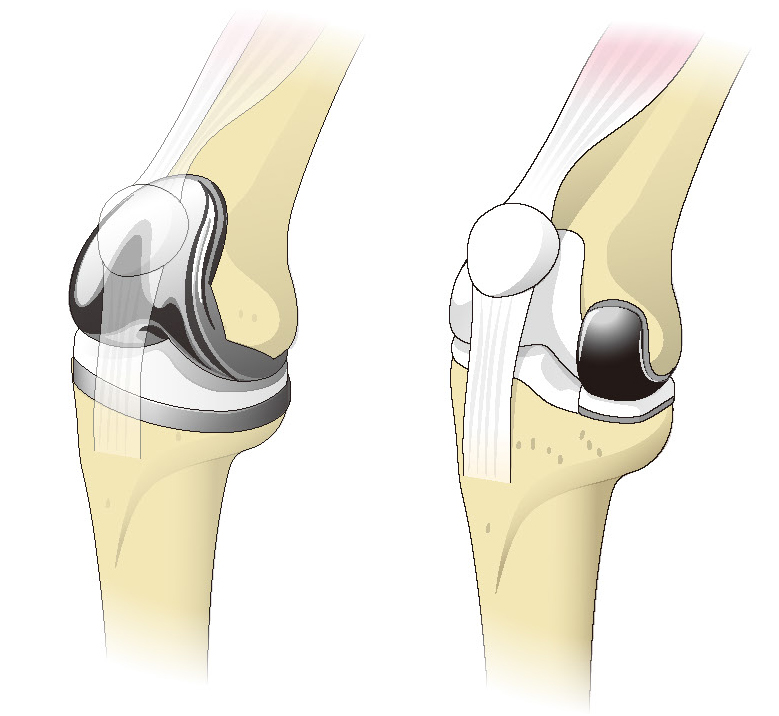
全置換術と部分置換術
膝関節全体をそっくり人工関節に置き換えるのが全置換術で、膝関節の内側だけを置換するのが部分置換術です。部分置換術の適応は骨切り術とほぼ一緒ですが、特に高齢者に多い“骨癒合不全”という骨同士がくっつかないおそれがある場合は、骨切り術ではなく、部分置換術のほうがよいでしょう。
ただし、O脚が強いなど足のアライメントが良くない方には部分置換術は向きません。一方、膝関節の内側だけでなく、外側も傷んでいるなど高度の変形性膝関節症の場合は、全置換術が適応します。
また人工関節の手術は、骨粗しょう症であっても、術後、早期に人工関節がしっかりと固定することを期待してセメントを使用することで手術を受けることができます。人工膝関節置換術を行っている患者さんの平均年齢はおよそ70~80代ですが、全身状態に問題がなければ、人工関節にするのに年齢の上限はあまりないと考えてよいと思います。

人工膝関節の一例
私自身は患者さんに対して、いま現在、日常生活の中でできていること、これまでできていたのに、膝痛によってできなくなってしまったことを、一度、整理してもらっています。
その中で、できなくなっていることがどんどん増えているようなら、早めに手術を考えたほうがいいとアドバイスしています。具体的には、一歩、一歩、足を揃えてしか階段の登り降りができなくなったとか、平地を連続して歩ける距離が500メートル以下になってきたら、人工膝関節の手術を受けるタイミングだと思います。
完全に歩けなくなってしまうと、どうしても筋力は急激に衰えます。手術で筋力を回復することはできないので、手術を受けるなら、筋力が衰えてしまう前のほうが術後の患者さん自身の満足度も高まると思います。

ページの先頭へもどる
PageTop