


専門医インタビュー

東京都
プロフィールを見る
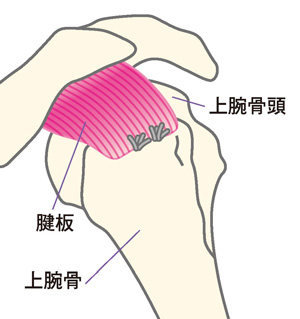
切れた腱板と骨を縫合
断裂が狭い範囲であれば、関節鏡視下手術(かんせつきょうしかしゅじゅつ)と呼ばれる方法で、腱板を縫い合わせる手術を行います。患者さんの身体への負担が小さく、術後の回復が早いのが特徴です。
しかし、断裂の範囲が広範囲であると関節鏡視下手術では修復が難しく、以前は治療法がありませんでした。ところが1980年代にヨーロッパで使用され、2000年代にはアメリカでも使用され始めた「リバース型人工肩関節」が広範囲腱板断裂への治療法として2014年から日本国内でも使用できるようになりました。リバース型人工肩関節は、日本整形外科学会が定めたガイドラインで、治療の対象となる人や執刀する医師にはこれまでの手術件数や日本整形外科学会の定める講習会の受講などの基準が設けられています。
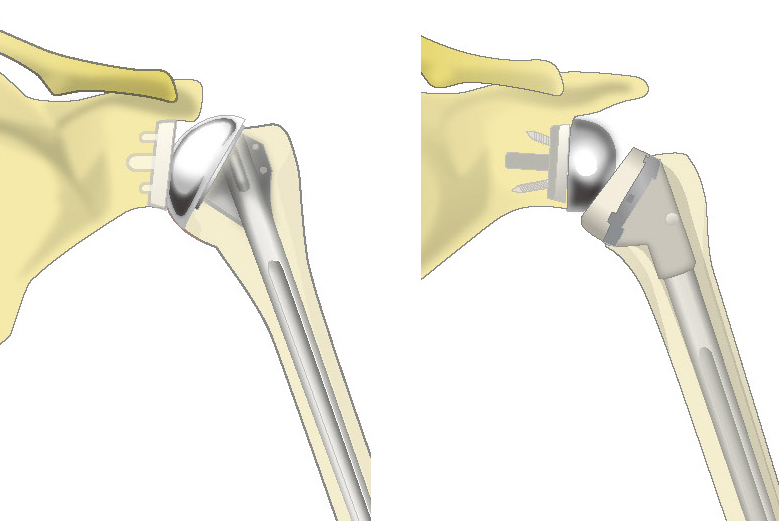
従来型の人工肩関節とリバース型人工肩関節
従来の人工肩関節は、自分の腱板が残っていることが前提で、変形性肩関節症や関節リウマチなどの人を中心に手術が行われています。そのため、これまでは痛みを伴い腱板が完全に切れてしまっている場合に従来の人工肩関節で治療を行っても、もとのように機能が回復するのが難しかったのです。
リバース型人工肩関節は、従来の人工関節とは違い、ボール状のものを肩甲骨側に、上腕骨(じょうわんこつ)側に受け皿(ソケット)を設置する構造になっています。従来とは構造を反転させたリバース型人工肩関節では、腱板を使用しなくても肩があげられる構造になっているので、人工肩関節の治療もあきらめていた人にも、肩の痛みや可動域が改善できるようになりました。
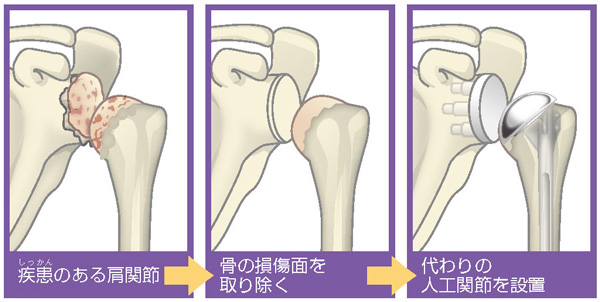
人工肩関節前置換術の流れ
手術は全身麻酔で、ビーチチェアポジションといわれる上半身を起こした姿勢で行います。肩の前側、胸寄りの部分に10cm程度の傷をつくって進入し、傷んだ肩関節の表面を取り除いて上腕骨側と肩甲骨側それぞれに人工関節を設置します。術後は装具をつけて過ごし、翌日から自分で食事したり顔を洗ったりという身近な動作を行っていきます。ベッドを離れて病院内を歩くことも、翌日から出来るようになります。
術後の4~5日は日常生活動作に慣れることを重視し、積極的なリハビリはそれ以降に行っていきます。退院後は、患者さんの状況に応じて、週1程度のリハビリ通院を3カ月~半年間くらい続けるのが一般的です。

従来型の人工肩関節置換術であれば、十分なリハビリを続けることで、健康な肩関節に近い機能の回復を期待できます。リバース型人工肩関節は個人差があるものの、腕の上がり具合は正常よりも7割程度が目安となります。
従来型・リバース型ともに人工関節の手術では術後の脱臼リスクがあります。
ただし、正確なインプラントの設置により、ほとんどのケースで脱臼は回避できるものであり、発生は非常にまれです。また、同じく確率は低いものの、術中・術後の細菌感染のリスクがあります。糖尿病の人は感染リスクが高くなりますので、コントロールした上で手術に臨まなければなりません。

ページの先頭へもどる
PageTop